Il nostro Blog
Articoli, News, Eventi, Convegni

Giornata Mondiale della Salute 2026
Ogni anno, il 7 aprile si celebra la Giornata Mondiale della Salute, promossa dall’Organizzazione Mondiale della Sanità per richiamare l’attenzione globale sui temi più urgenti legati al benessere delle persone.

Le attività di prevenzione oncologica gratuita di Aprile 2026
Nel mese di Aprile le attività di prevenzione oncologica del progetto “Gioca d’anticipo contro il tumore”, svolto grazie alla preziosa collaborazione con Fondazione ANT Italia ONLUS, proseguono a Villa Donatello

Le attività di prevenzione gratuita di Marzo 2026
Nel mese di Marzo le attività di prevenzione oncologica del progetto “Gioca d’anticipo contro il tumore”, svolto grazie alla preziosa collaborazione con Fondazione ANT Italia ONLUS, proseguono a Villa Donatello

Gioca d’anticipo contro il tumore 2026
Fondazione ANT, Villa Donatello e Banco Fiorentino insieme per la prevenzione anche nel 2026.

Le attività di prevenzione oncologica gratuita di Febbraio 2026
Nel mese di Febbraio le attività di prevenzione oncologica del progetto “Gioca d’anticipo contro il tumore”, svolto grazie alla preziosa collaborazione con Fondazione ANT Italia ONLUS, proseguono a Villa Donatello

Osteoporosi: cos’è, sintomi, cause e prevenzione
L’osteoporosi è una patologia dello scheletro caratterizzata da una progressiva riduzione della densità e della qualità delle ossa, che diventano più fragili e soggette a fratture anche in seguito a

Le attività di prevenzione gratuita di Novembre 2025
Nel mese di Novembre le attività di prevenzione oncologica del progetto “Gioca d’anticipo contro il tumore”, svolto grazie alla preziosa collaborazione con Fondazione ANT Italia ONLUS, proseguono a Villa Donatello
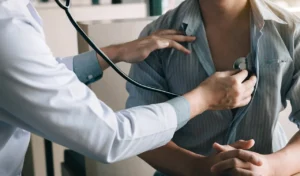
Prevenire è vivere meglio
Le malattie cardiovascolari rappresentano ancora oggi una delle principali cause di mortalità e di ricovero in Italia.

Le attività di prevenzione gratuita di Ottobre 2025
Nel mese di Ottobre le attività di prevenzione oncologica del progetto “Gioca d’anticipo contro il tumore”, svolto grazie alla preziosa collaborazione con Fondazione ANT Italia ONLUS, proseguono a Villa Donatello

Corso internazionale a Villa Donatello: aggiornamenti sulle tecnologie laser per dermatologia
Ha preso il via stamani a Villa Donatello il corso specialistico intensivo di formazione ESLD Hands-on Laser ed EBDs (Energy Based Devices), evento di rilievo internazionale nel panorama della dermatologia,

Termoablazione di noduli tiroidei benigni
La termoablazione è una tecnica mini-invasiva che viene utilizzata da ormai diversi anni dai radiologi interventisti per il trattamento di tumori del fegato, polmone e rene e più recentemente, anche

Gambe gonfie e stanche: ecco quando rivolgersi a uno specialista
Capita spesso di trascurare segnali come il senso di pesantezza, il gonfiore o il dolore alle gambe, attribuendoli semplicemente alla fatica quotidiana, al caldo o a giornate particolarmente intense.
